Dr. Rafael Amaral de Castro, CRM-DF 13827
CLÍNICA MÉDICA - RQE Nº: 9934
ONCOLOGIA CLÍNICA - RQE Nº: 10032
Imunoterapia na Oncologia: O que os Pacientes Precisam Saber
A imunoterapia transformou completamente o cenário do tratamento oncológico! 🎯 Ao invés de atacar indiscriminadamente as células (como a quimio), ela treina nosso próprio sistema imunológico para reconhecer e destruir especificamente as células cancerígenas. ✨ POR QUE É REVOLUCIONÁRIA? 🔹 Ativa as defesas naturais do corpo 🔹 Cria "memória" contra o câncer 🔹 Menos efeitos colaterais 🔹 Respostas mais duradouras 📈 RESULTADOS IMPRESSIONANTES: • Melanoma: sobrevida de meses → anos • Câncer de pulmão: remissões duradouras • Diversos tumores: esperança renovada Não é apenas um tratamento - é uma nova esperança! 💪
9/18/20254 min read

assista o video básico aqui
assista o vídeo avançado aqui
O que é Imunoterapia?
A imunoterapia é uma abordagem inovadora no tratamento do câncer que utiliza o próprio sistema imunológico do paciente para combater as células tumorais. Ao contrário de outras terapias, como a quimioterapia e a radioterapia, que afetam tanto as células saudáveis quanto as cancerosas, a imunoterapia procura estimular ou restaurar a capacidade do sistema imunológico para atacar o câncer de forma mais eficaz.
Introdução:
A imunoterapia oncológica representa uma das maiores revoluções terapêuticas das últimas décadas, transformando o tratamento do câncer ao reativar o sistema imune do próprio paciente contra as células tumorais. Embora o conceito de imunoterapia exista há muito tempo, o avanço decisivo aconteceu no início da década de 2010 com o desenvolvimento dos inibidores de checkpoints imunológicos, que bloqueiam mecanismos usados pelas células tumorais para escapar da vigilância imunológica.
Esse impacto foi reconhecido em 2018 com o Prêmio Nobel de Fisiologia ou Medicina, concedido a James P. Allison e Tasuku Honjo, pelos seus trabalhos nos pontos de controle imunes CTLA-4 e PD-1, respectivamente.
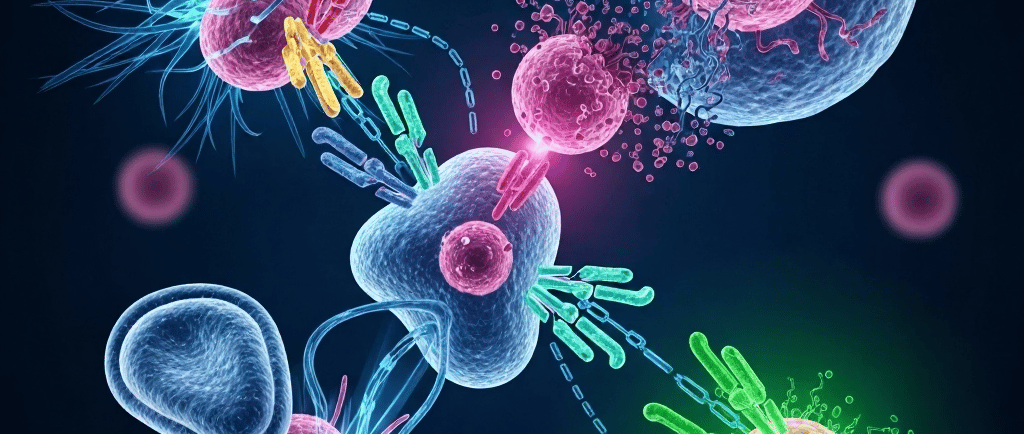
Como a Imunoterapia Funciona?
A imunoterapia funciona de diferentes maneiras. Um dos principais mecanismos é a utilização de anticorpos monoclonais, que são proteínas criadas em laboratório capazes de se ligar a antígenos específicos nas células cancerosas. Ao se ligar a estas células, os anticorpos podem bloquear sinais que favorecem o crescimento do tumor e marcá-las para que sejam destruídas pelo sistema imunológico.
Além disso, outras formas de imunoterapia incluem o uso de vacinas terapêuticas que ajudaram a reforçar a resposta imune contra o câncer e a terapia com células T, que envolve modificar células T do paciente para que se tornem mais eficazes na luta contra as células tumorais.
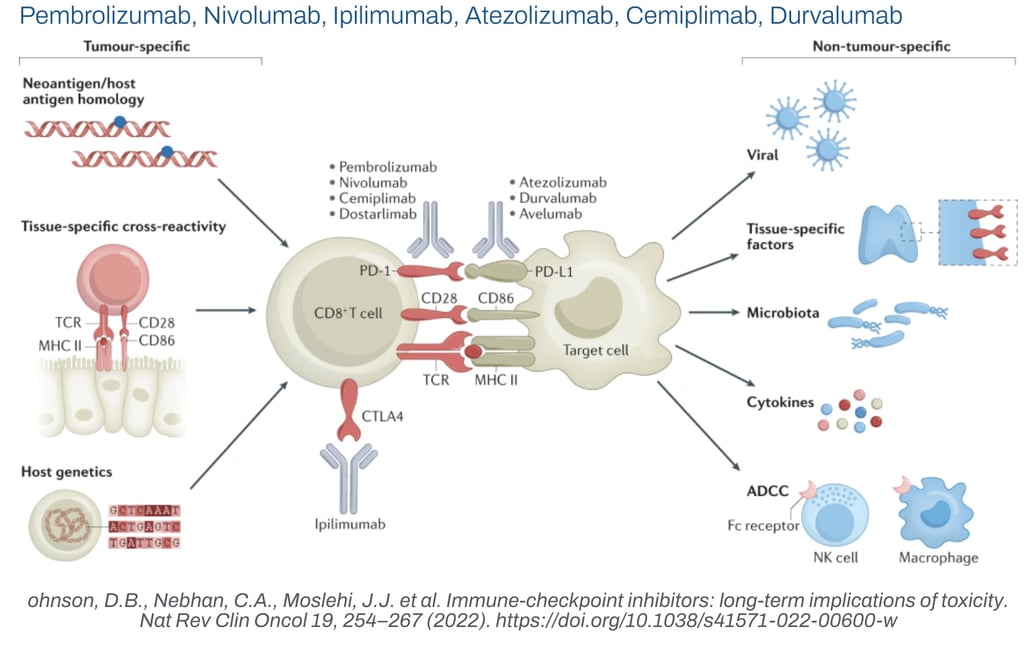
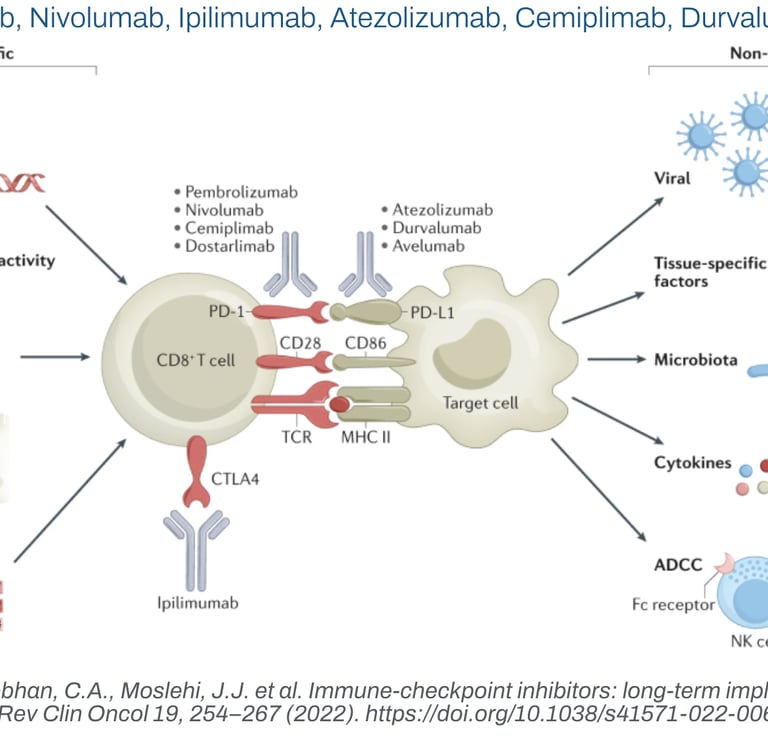
Fisiologia do Controle Imune e Mecanismos de controles da imunidade (Checkpoints)
O sistema imune possui mecanismos regulatórios denominados checkpoints que previnem respostas autoimunes e excessivas. Os principais checkpoints explorados na imunoterapia são:
- PD-1 (Proteína de Morte Programada 1): receptor expresso na superfície de linfócitos T ativados.
- PD-L1 (Ligante PD-1): molécula expressa em células tumorais e células imunes, incluindo células dendríticas, que ao se ligar ao PD-1 inativam os linfócitos T.
- CTLA-4 (Antígeno 4 de Linfócito T Citotóxico): receptor que regula a ativação inicial dos linfócitos T nos órgãos linfoides.
Além dos linfócitos T, células dendríticas atuam apresentando antígenos tumorais e ativando a resposta imune, enquanto células natural killers (NK) eliminam tumores por reconhecimento direto, e as próprias células tumorais expressam PD-L1 para evadir a imunidade.
Drogas e Mecanismos de Ação
As drogas imunoterápicas aprovadas no Brasil bloqueiam PD-1, PD-L1 ou CTLA-4, retirando a inibição dos linfócitos T para que possam reconhecer e destruir as células tumorais:
- Inibidores de PD-1: Pembrolizumabe, Nivolumabe.
- Inibidores de PD-L1: Atezolizumabe, Durvalumabe, Avelumabe.
- Inibidor de CTLA-4: Ipilimumabe.
Biomarcadores e Avaliação
O principal biomarcador para seleção dos pacientes é a expressão de PD-L1, avaliada por imunohistoquímica com clones específicos (22C3, SP142). As pontuações TPS (só tumoral) e CPS (células tumorais e imunes) são usadas para orientar terapias. Outros biomarcadores incluídos em pesquisas e clínicas são a carga mutacional tumoral (TMB), instabilidade microssatélite (MSI), perfis genômicos, infiltrado linfocitário e marcadores emergentes como LAG-3.
Indicações Clínicas e Dados de Eficácia
1) Câncer de Mama (TNBC)
- Neoadjuvância: Pembrolizumabe + quimioterapia aumenta a taxa de resposta patológica completa (RCp) de 51% para 64%, melhora a sobrevida livre de eventos em 7% após 3 anos (KEYNOTE-522).
- Adjuvância: Continuidade do pembrolizumabe para consolidar resposta.
- Paliativo: ICIs associados a quimioterapia em doença metastática com alta expressão de PD-L1 (CPS ≥10).
- Taxas de Sobrevida: A sobrevida global melhora em cerca de 5-6 meses no metastático.
2) Câncer de Pulmão (Células Não Pequenas)
- Neoadjuvância e Adjuvância: Uso crescente com atezolizumabe e pembrolizumabe para tumores resecáveis e pós-quimioterapia.
- Paliativo: ICIs como pembrolizumabe aumentam a SG mediana superior a 15 meses em pacientes com PD-L1 ≥50%, e melhoram a sobrevida livre de progressão em 4-6 meses em combinações com quimioterapia.
3) Melanoma
- Neoadjuvância: Combinação ipilimumabe + nivolumabe para tumores localmente avançados.
- Adjuvância: Melhora a sobrevida livre de recidiva para cerca de 70% em 3 anos.
- Paliativo: Taxa de resposta global superior a 50%, com aumento da SG em 5 anos para 52%.
4) Tumores Gastrointestinais
- Gástrico: Paliativo com pembrolizumabe em CPS ≥1 e MSI-H/dMMR, aumentando SG e taxa de resposta objetiva em cerca de 15-20%.
- Colorretal: Em tumores MSI-H, imunoterapia proporciona taxa de resposta global >40% e SG acima de 30 meses.
5) Câncer Renal
- Paliativo: Combinação nivolumabe + ipilimumabe aumenta SG para cerca de 47 meses, taxa de resposta global 40%.
- Neoadjuvância e adjuvância: Em estudo.
6) Câncer de Bexiga
- Paliativo: ICIs indicados para pacientes que não toleram quimioterapia cisplatina; taxas de resposta 20%, aumento de SG em 3-4 meses.
7) Câncer de Cabeça e Pescoço
- Paliativo: Pembrolizumabe e nivolumabe melhoram SG em 3-4 meses, taxa de resposta 15-20%.
- Em expansão para neoadjuvância e adjuvância associadas a tratamento local.
Efeitos Colaterais e Manejo
Relativamente distintos das terapias convencionais, os efeitos adversos mais comuns da imunoterapia são imunomediados: pneumonite, colite, hepatite e endocrinopatias, com fadiga e rash frequentes. Monitoramento atento é essencial para o manejo precoce, geralmente com corticosteroides.
Novidades e Perspectivas
O avanço inclui o uso de biomarcadores múltiplos para melhor seleção, nova geração de inibidores (ex: LAG-3), anticorpos conjugados, terapias celulares e imunoterapia perioperatória. Inteligência artificial começa a auxiliar na análise integrada destes dados.
Impacto Global na Oncologia
A imunoterapia elevou consideravelmente as taxas de sobrevida global e livre de doença em vários tumores, alterando a história natural do câncer. Em tumores metastáticos, mudou o prognóstico de quase uma doença incurável para um controle de longo prazo com qualidade de vida superior.
Essa revolução não apenas ampliou as chances de sobrevivência, mas também introduziu um novo paradigma terapêutico baseado na reativação do sistema imune, representando um marco do século XXI na medicina oncológica.
Fonte: Este texto foi produzido pelo Dr Rafael Amaral de Castro – CRM- 13827- DF. Não substitui a consulta médica.
Oncologia
Apoio e informações sobre tratamentos oncológicos.
Contato
Consultas
onconeoaccess@gmail.com
racaralpes@hotmail.com
+55 61 981979192
61 993439998
61 34489255
© 2025. All rights reserved.